3年ごとの介護報酬改定が、今年2021年度に行われました。介護報酬単価や方向性によって、どのように運営に影響するかに注目している事業者も多いことでしょう。本記事では、2021年度介護報酬改定のポイントや新設加算について解説した上で、2024年度に控える医療・介護同時改定の予想をお伝えします。
目次
これまでの介護報酬改定の流れ
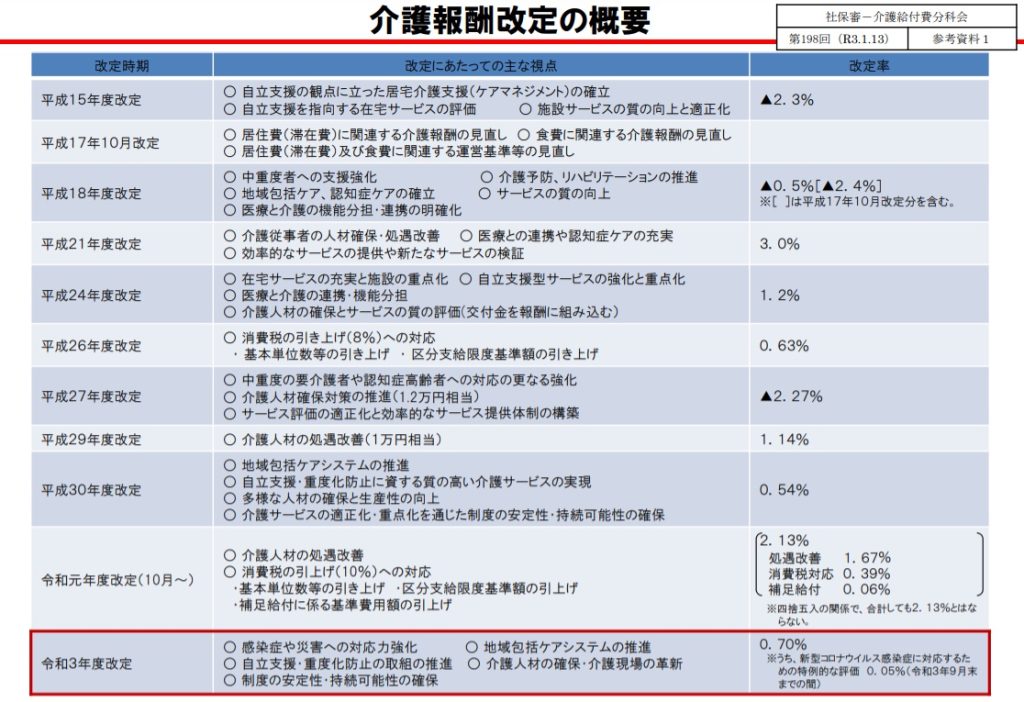
2000年の介護保険創設から現在までの間に行われた介護報酬改定の経緯は以下の通りです。
出典:厚生労働省資料
介護保険報酬の改定は、そのときどきの課題に対する対応を表しています。時系列で上の表を見てみると、最初に注目すべき大きなポイントは2006年度でしょう。
2006年度には地域支援事業が創設され、地域密着型サービスの創設や介護予防事業の導入、地域の高齢者の相談窓口としての「地域包括支援センター」の設置と運営がはかられました。これらは現行改正にもつながる重要な流れであり、給付費抑制のためにも介護予防を充実させ、要介護者を増やさないようにすることを目指しています。
介護予防から給付費抑制の考え方は、2012年度の改定でも色濃く出ています。仮に要介護状態になってしまっても、できるだけ状態を悪化させないで維持改善をはかる自立支援型サービスに大幅な加算がありました。
2015年度は地域支援事業がさらに拡大し、介護予防・日常生活支援総合事業などが創設されています。医療と介護の連携によって在宅でのケアを充実させるという方針は、国として施設から在宅へと舵を切ったことを表していると話題になりました。またこの年は大きなマイナス改定で、財政の厳しさも表しています。一律1割負担だった自己負担が所得や資産に応じて2割負担になり、さらに2018年度には3割負担も導入され、負担増の流れも出てきています。
上の表でもわかるとおり、前回の2019年度は過去最大のプラス改定となっています。しかしこれは、処遇改善や令和元年の消費税引き上げ対応にかかる出費の補填としての意味合いが大きいため、根本的なプラス改定とは考えにくいものです。介護職員の人材確保の取り組みは、2009年以降ほぼ毎回のように盛り込まれています。とはいえ、生産年齢人口の減少を受けて人材不足は年々深刻になっており、処遇改善加算を拡大するなどの対策を行っても大きな効果が出ていない現状です。
そして直近の改定内容を見ると、将来を見据えた介護人材の確保やテクノロジーの活用に対する対応力が課題となっているのが見てとれます。
2021年度介護報酬改定の概要と5つの柱

2021年度の介護報酬改定において、5つの大きな柱が示されています。
| ①感染症や災害への対応力強化 ②地域包括ケアシステムの推進 ③自立支援・重度化防止の取組の推進 ④介護人材の確保・介護現場の革新 ⑤制度の安定性・持続可能性の確保 |
今回の改定で特に注目されるポイントには、世界中に猛威を振るった新型コロナウイルスをはじめとした感染症や災害への対応強化が挙げられます。また以前から課題として挙げられている介護人材の確保や、テクノロジーを活用した業務効率化による介護現場の革新なども注目したいポイントです。
なお、今回の改定率は+0.70%という微増にとどまっています。
【感染症や災害への対応力強化】
世界中に多大な影響をもたらした新型コロナウイルス感染症対策において、コロナ禍で働く介護職員へ慰労金が支給されたことは記憶に新しいでしょう。社会的インフラである介護業界が、何らかの災害によって機能不全になることは絶対に避けなければいけません。
| 〇感染症対策の強化 〇業務継続に向けた取組の強化 〇災害への地域と連携した対応の強化 〇通所介護等の事業所規模別の報酬等に関する対応 |
感染症の発生やまん延を防ぐための取組として、「介護施設・事業所における業務継続計画(BCP)」の策定が全サービス事業所に義務付けられました。この計画にしたがって委員会の開催や指針の整備、研修や訓練(シミュレーション)を実施するものと定められ、3年間の経過措置期間が設けられています。万が一災害が起こって事業所をとりまく環境が変わったとしても、高齢者の生命を守れるように業務継続をはかるというのが狙いです。そして災害時に地域と連携した対応を取ることも加えられました。非常災害対策の訓練を行う際に、地域住民の参加が得られるような連携に努めるという内容も盛り込まれています。
通所系の事業所においては、コロナ禍によって密を避けるために利用の自粛控えが多く見られ、経営難の危機に立たされるという状況もが全国で見られました。そのような状況でも安定したサービスが提供できるように、特例措置が設けられています。
【地域包括ケアシステムの推進】
この柱における注目ポイントとしては、「認知症の対応力向上に向けた取組の推進」と「看取りへの対応の充実」が挙げられます。
| 〇認知症の対応力向上に向けた取組の推進 〇看取りへの対応の充実 〇医療と介護の連携の推進 〇在宅サービスの機能と連携の強化 〇介護保険施設や高齢者住まいにおける対応の強化 〇ケアマネジメントの質の向上と公平中立性の確保 〇地域の特性に応じたサービスの確保 |
認知症専門ケア加算は算定要件がやや厳しく、現状の訪問系ではほとんど算定が難しい状況にあります。配置基準となる認知症介護実践者研修や認知症介護実践リーダー研修、認知症介護指導者養成研修は受講人員に制限があるため、必要なタイミングでかならずしも受講できるとは限りません。今後の拡充を見据えて、行政のホームページも確認し、職員の受講の対応など、早めに人員配置の検討をするのもよいでしょう。
無資格者に対する認知症介護基礎研修の受講義務づけは、今後ますます増加することが見込まれている認知症高齢者に対する対応力強化を目的としています。これには3年の経過措置が設けられ、新入職員の受講については1年の猶予期間があります。
施設系と居住系サービスにおいては、看取り介護に対する評価が死亡日以前30日前からに加え、死亡日以前45日からの区分が設けられました。また介護付きホームについて、看取り期に夜勤または宿直に看護職員を配置している場合の区分として、看取り介護加算(II)が新設されています。
【自立支援・重度化防止の取組の推進】
これは質の評価やデータ活用を用いて、科学的に効果が裏付けられた質の高い介護サービスの提供を目的とする柱です。
| 〇リハビリテーション・機能訓練、口腔、栄養の取組の連携・強化 〇介護サービスの質の評価と科学的介護の取組の推進 〇寝たきり防止等、重度化防止の取組の推進 |
今回の介護報酬改定において最も注目度が高いといえるのは、LIFEへのデータ提出やフィードバックです。ADLや栄養状態、口腔・嚥下、認知状態についての情報を入力し、分析結果のフィードバックをケアに活かすというPDCAサイクルの推進が明記されています。
今までのリハビリテーションや機能訓練は、計画書を作成して計画を実施、見直しすることで、成果の有無にかかわらず算定をすることができました。しかし今後はバーセルインデックスによる指標を用いて、ADLレベルが向上したことを評価する方向に変わっています。今回の改定では、まずは情報収集をする段階とフィードバックをケアに反映する段階とにとどまっており、アウトカム評価には至っていない状況です。しかし今後の介護報酬改定においては、アウトカム評価によって大幅な加算が行われるかもしれないことは予測できます。
これは「リハビリテーション・機能訓練、口腔、栄養の取組の連携・強化」においても同様で、複数の情報がひとつの様式に一体化するということは、いずれ一体的な取組に対する評価がなされると考えるのが自然な流れでしょう。また科学的な介護にはエビデンスが必要なので、アウトカムを引き出すためにフィードバックされた情報を適切に読み解いて活用することが重要になります。そのためにも専門職の配置や人材の育成、多職種連携の強化などの仕組み作りもカギになります。
【介護人材の確保・介護現場の革新】
今回の介護報酬改定では、介護人材の確保・介護現場の革新を喫緊かつ重要な課題として取りあげています。
| 〇介護職員の処遇改善や職場環境の改善に向けた取組の推進 〇テクノロジーの活用や人員基準・運営基準の緩和を通じた業務効率化・業務負担軽減の推進 〇文書負担軽減や手続きの効率化による介護現場の業務負担軽減 |
介護人材の確保や処遇改善については2009年度改定以降も継続されていますが、いまだに状況が好転しているとはいい難い状況です。コロナ禍において介護業界全体の有効求人倍率はやや減少したものの、他業種と比較してみると依然と高い状態が続いています。特に人員不足が深刻なのは訪問介護であり、訪問介護員(ホームヘルパー)の高齢化とともに課題となっています。今回の介護報酬改定で訪問介護に特定事業所加算(V)が新設されましたが、加算(III)との併算定はできるものの、人材要件が含まれる(I)、(II)、(IV)との併算定が不可であることに留意が必要です。
今回の介護報酬改定において大きな処遇改善の動きはなく、特定処遇改善加算の配分ルールの見直しがあった程度にとどまりました。その代わり目に付くのは、人員配置の緩和や職場環境改善の取組です。常勤換算方法や人員配置基準の見直し、見守り機器を導入した場合の夜間における人員配置の緩和などは、取り扱いを一歩間違えると介護職員の負担感がさらに増す可能性があります。職場環境改善は職員の離職防止や定着をはかるためのもので、両立支援や多様な働き方を促進するなど、確かに必要なことではあります。しかし「喫緊かつ重要な課題に対する取組」としては、いささか物足りない内容という印象がぬぐえません。
【制度の安定性・持続可能性の確保】
必要なサービスを確保しつつ、適正化や重点化をはかるのがこの柱のねらいです。
| 〇評価の適正化・重点化 〇報酬体系の簡素化 |
今回の介護報酬改定では、取得率の低い加算の整理や、サービスの効率化をうながすために基本報酬の見直しが行われています。介護職員処遇改善加算の下位区分にあたる(IV)と(V)は、上位区分の算定が進んでいるために廃止になっています。
注目ポイントとしては、訪問看護における機能強化のために、理学療法士や作業療法士、言語聴覚士による訪問が減算となったところが挙げられます。理学療法士等が1年を超えて介護予防訪問看護を行った場合や、1日に2回を超えて訪問した場合には大幅な減算となっています。これは介護予防訪問リハビリテーションにおいても同様の減算が行われており、効果の見込めない長期間、長時間の訪問看護や訪問リハビリテーションを是正する目的があり、
中重度シフトの考えが伺えます。
また医師からの訪問看護指示書の様式が変更になり、理学療法士等の職種や1日あたりの介入時間、頻度などの詳細を記載することとなりました。さらに理学療法士等が訪問看護を行った場合の訪問看護報告書の記載方法も変更となっています。これは今後、訪問看護におけるリハビリテーションとしてアウトカム評価を行うために必要な基礎情報となるので留意が必要です。
ほかにも、サービス付き高齢者向け住宅での利用者の囲い込みや過剰なサービス提供に対するチェック体制の強化、生活援助の訪問回数が多い利用者のケアプランに対する点検や検証の仕組みなどが導入されています。
2021年度介護報酬改定における加算の見直し

2021年度介護報酬改定において見直しがされた加算のなかから、複数のサービスに共通するものや注目度の高いものを一例として紹介します。
主な新設された加算の一例
| 加算名称と単位数 |
| ●科学的介護推進体制加算 <施設系サービス> 科学的介護推進体制加算(I) 40単位/月 科学的介護推進体制加算(II) 60単位/月 <通所系・多機能系・居住系サービス> 科学的介護推進体制加算 40単位/月 |
| ●口腔・栄養スクリーニング加算 <通所系サービス・多機能系サービス・居住系サービス> 口腔・栄養スクリーニング加算(I) 20単位/回 口腔・栄養スクリーニング加算(II) 5単位/回 |
| ●栄養マネジメント強化加算 <施設系サービス> 栄養ケア・マネジメントの未実施 14単位/日減算 栄養マネジメント強化加算 11単位/日 |
科学的介護推進体制加算は、CHASEとVISITを一体化したデータベース「LIFE」への情報提供と、その分析結果をPDCAサイクルの考え方で介護現場のケアの質の向上に活かす取組がなされていることが算定要件になっています。
口腔・栄養スクリーニング加算を算定するには、サービス利用開始時と6ヶ月ごとに利用者の口腔や栄養の状態を確認し、介護支援専門員(ケアマネジャー)に報告することが要件になっています。そして利用者が低栄養の場合には、その状態の改善に必要な情報も提供することとされています。この加算は6ヶ月に1回の算定になっていることに注意が必要です。
栄養マネジメント強化加算は管理栄養士の配置が求められており、常勤換算で50人に対して1人が必要とされています。ただし常勤栄養士が1人以上配置されて給食管理を行っている場合には、70人に1人とすることができます。また低栄養状態のリスクが高い入所者に対しては、医師や管理栄養士、看護師等が共同して栄養ケア計画を作成することや、食事の観察を週3回以上行って食事の調整をすることなどが求められています。
なお、この際の栄養状態の情報もLIFEへの情報提供が必要です。
見直しされた加算の一例
| 加算名称と単位数 |
| ●看取り系の加算 <介護老人福祉施設、介護老人保健施設、介護付きホーム、認知症グループホーム> 看取り介護加算 死亡日以前31日~45日以下 特養:72単位/日 老健:80単位/日 特定:72単位/日 GH:72単位/日 <介護付きホーム> 【特定】看取り介護加算(II) 死亡日以前31日~45日以下:572単位/日 同4~30日以下:644単位/日 同2日または3日:1180単位/日 死亡日:1780単位/日<訪問介護> |
| ●認知症専門ケア加算 <訪問介護、訪問入浴介護、夜間対応型訪問介護、定期巡回・随時対応型訪問介護看護> 認知症専門ケア加算(I) 3単位/日 認知症専門ケア加算(II) 4単位/日 ※定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護(II)については 認知症専門ケア加算(I) 90単位/月 認知症専門ケア加算(II) 120単位/月 |
| ●生活機能向上連携加算 <通所介護、地域密着型通所介護、認知症対応型通所介護、短期入所生活介護、特定施設入居者生活介護、地域密着型特定施設入居者生活介護、認知症グループホーム、介護老人福祉施設、地域密着型介護老人福祉施設> 生活機能向上連携加算(I) 100単位/月 生活機能向上連携加算(II) 200単位/月 |
| ●サービス提供体制強化加算 <各サービス(訪問看護及び訪問リハビリテーションを除く)> サービス提供体制強化加算(I) ※最上位区分 以下のいずれかに該当すること ・介護職員のうち介護福祉士の割合が70%以上 ・勤続10年の介護福祉士が25%以上 |
今回の介護報酬改定では看取りの対応の充実がはかられ、「人生の最終段階における医療・ケアの決定プロセスに関するガイドライン」に沿った対応を求めています。
特徴的なのは施設系や居住系だけではなく、訪問介護にまで看取り対応が及んでいるところです。訪問介護においては、看取り期の利用者に対して2時間ルールを弾力化し、所要時間を合算せずにそれぞれの所定単位数を算定できるようになりました。また通院等乗降介助においても、最終的に自宅発着であれば、病院から病院など目的地間の移送も算定可能になりました。これによって複数の病院を1日で受診したり、デイサービスやショートステイの事業所から病院に向かったりすることができるようになり、利用者のその時のニーズに合わせた、受診が可能となります。
拡大された加算の一例
| 加算名称と単位数 |
| ●アウトカム評価系加算 <介護老人福祉施設、地域密着型介護老人福祉施設、介護老人保健施設、介護療養院、看護小規模多機能型居宅介護> 褥瘡マネジメント加算(I) 3単位/月 褥瘡マネジメント加算(II) 13単位/月 排せつ支援加算(I) 10単位/月 排せつ支援加算(II) 15単位/月 排せつ支援加算(III) 20単位/月 |
寝たきり防止や重度化予防のために、LIFEを活用した支援計画によってアウトカムを評価する加算がいくつか新設されています。褥瘡マネジメント加算は毎月の算定が可能で、排せつ支援加算は6ヶ月を超えても算定できるように変更されています。
推進される加算の一例
| 加算名称と単位数 |
| ●テクノロジーに関する加算 |
今回の介護報酬改定では、ICT活用による加算要件や基準の緩和が多く見られ、業務の効率化による人材の負担軽減を目指す狙いがあります。特にLIFEを導入している事業者は、介護計画、記録や介護保険請求のソフトとLIFEの連携が進むと業務も連動し、スムーズになります。テクノロジー関連の加算は、今後ますます拡大していく流れになると予測されます。
今後の介護保険改正はどうなる? 2024年度介護報酬改定の予想

2021年の介護報酬改定においては数多くの見直しや新設加算がありましたが、課題に対する抜本的な改革というには物足りない感があるでしょう。介護給付費分科会で議論された内容のなかには、今回の改正には盛り込まれずに先送りになったものも多く、さらに審議を重ねて2024年度に導入される可能性が高いと思われるものがあります。
さらに、12月22日に来年2月から実施される介護職員の月給3%程度の賃上げを恒常的なものとするため、2022年の10月に臨時の介護報酬改定を行う方針です。
2024年度は医療と介護の同時改定の年なので、診療報酬と介護報酬の大幅なダブル改定があるものと考えられます。今回の改定の流れの先はどうなるのか、過去に実際にあった社会保障費の改定と照らし合わせて予想してみましょう。
さらなる業務効率化の推進の予測
科学的介護情報システムであるLIFEの運用開始により、ADLや栄養状態などの利用者情報を入力し、分析結果のフィードバックを介護現場の質の向上に活かすというPDCAサイクルで加算を算定できるようになりました。現状ではまだ情報収集を進めてフィードバックされたものをケアに活かすという段階であり、アウトカムまでには達していません。
今後の展開としては、介護サービス事業所のICT活用を標準化し、LIFEとの連携を進めていく可能性があります。介護保険請求ソフトや国保連ソフトとの連動が進むなど、介護現場の事務負担になっている煩雑な入力作業を効率化するようなシステム構築がなされれば、不安は解消されていくでしょう。
以前より議論の場にあがってはいたものの今回先送りになった課題でいえば、「AI」(人工知能)によるケアプラン作成支援があります。これが実現することにより、ケアマネジャーの業務への取組方もかなり変化していくことでしょう。
ケアマネジャーの業務でいうと、介護保険の創設当初からケアプラン作成は10割給付となっており、全額介護保険が負担しています。ケアマネジメントの専門性を評価するためにも、ほかの介護サービスと同様に利用者自己負担を導入するべきという議論は以前からなされていましたが、今回の改正では見送られています。これもAIケアプランとともに次回改正では注目ポイントとなるでしょう。
アウトカム評価の拡大
LIFEのデータが蓄積されていくことで、より信頼度の高いフィードバックが可能となっていきます。それによってADLの改善が見られたり、要介護度が改善されたりという成果につながれば、大きな加算が算定できるという仕組み作りは進んでいくでしょう。ADL維持等加算や褥瘡マネジメント加算、排せつ支援加算などの区分の創設を見ても、介護現場へのアウトカムを重視する流れになっていることは理解出来ます。
過去は要介護度の高い利用者のほうが報酬が高いシステムでしたが、今後は自立支援の考えの基、利用者の尊厳の保持を目的に機能の維持向上に努めるという介護保険本来の理念に立ち返ることは介護サービス事業を行う上で当然の考え方です。今後はリハビリ特化型や認知症対応型のような、ケアの強みを持った特化型サービスが主流になるかもしれません。
そして気になるのは、今回の改正でLIFEが導入されなかった訪問介護、居宅介護支援の今後の動向です。9月に行われた第23回社会保障審議会介護給付費分科会では、訪問系サービスと居宅介護支援におけるLIFE導入のための調査・モデル事業が実施されることが決められました。モデル事業では訪問系10事業所と居宅介護支援10事業所において、現状でLIFEに蓄積されている情報を元に課題抽出やケアプラン見直しなどを行うもので、今後の動きに注目が集まります。
介護保険料の今後の予測
2020年に財務省が発表した社会保障に関する資料を見ると、75歳以上になると1人あたりの医療や介護にかかる国庫負担額が急増することが明らかになりました。団塊の世代がすべて後期高齢者となる2025年になると、65歳~74歳までの前期高齢者と比較して医療費では約4倍、介護費では約10倍の国庫負担増があるという驚くべき結果が示されています。
今後とも高齢化によって医療費や介護費の増加が見込まれるのに対し、少子化による生産年齢人口の減少で雇用者報酬(国民が受け取った賃金の合計額)の大幅な増加は望めない状況です。つまり今後は、働き手の減少によって税収が伸び悩むというところが保険料率の上昇する大きな要因となっています。
2020年3月から、全国健康保険協会(協会けんぽ)の介護保険料率が1.73%から1.79%に引き上げられました。介護保険料の全国平均は見直しのたびに増加しており、2015年では5,514円でしたが、2018年では6,771円となっています。厚生労働省は2025年には8,165円になるという推計値を示しています。
とはいえ、介護保険料が増加したとしても、財源の不安が解消されることはありません。財務省の財政制度審議会は「介護保険の自己負担原則2割」という案を出しています。しかし低所得の高齢者の利用控えも懸念されることから、まだまだ検討が必要とされています。その一方で介護給付費分科会では、現在40歳以上とされている第2号被保険者の範囲拡大を提案し、30歳以上や20歳以上とすることで支え手を増やしてはどうかと提案しています。
過去の社会保障制度を振り返っても、かつては老人医療費が無料だった時代もあり、社会的入院が問題になったことがありました。その後一部負担(外来1月400円、入院1日300円)を経て、1割負担から2割負担となっていった歴史があります。介護保険も同様に、自己負担額の引き上げや被保険者の拡大が行われる可能性もあります。2024年度の医療・介護ダブル改定を控えて、今後の動きから目が離せない状況です。
介護保険外事業の拡大による介護保険に頼らない運営の必要性
今回の介護報酬改定で先送りされた内容のひとつに、訪問介護の生活援助サービスや要介護1~2の軽度者のデイサービス利用について、市町村の総合事業へ移行するという案がありました。しかしこれは総合事業の受け皿が不足しているため、まずは整備からとなったのです。次回改定までに受け皿の整備が整えば、要介護1~2は総合事業へ移行する可能性があります。
ここで重要なポイントとして、居宅介護支援事業所の特定事業所加算において「インフォーマルサービスの包括的な提供」が要件に加わったことは見逃せません。介護保険外の社会資源をもっと活用してほしいという指針が示され、地域で暮らす上で介護保険だけに頼らず、地域の社会資源にも目を向けて利用者支援を行うようにという、国からケアマネジャーへのメッセージに感じます。
訪問介護における混合介護は、事業所によって料金設定の相違や、介護保険とは別に契約が必要だったりと若干の不便さはあるものの、利用者にしてみれば「今まで介護保険ではできないと断られていた困りごと」が解消できるためメリットは大きいといえます。
訪問介護事業所としても収益アップも期待でき、ケアマネジャーからの依頼が増える可能性もあります。ヘルパーでは対応しきれないような高度な専門的な知識を要する内容の依頼(電気の配線や庭木の剪定など)に対して事前の線引きと人材育成がきちんと行うことができれば、利用者ニーズに応え、満足度の向上も期待できます。また、3割負担の利用者から見るとそもそもの介護保険の負担額が大きいため、混合介護に対しての抵抗感は低いと思われます。
2021年度介護報酬改定で勝ち残るカギは新設加算の取得!

冒頭でもふれたように、2021年度介護報酬改定は改定率+0.70%と微増になっていますが、実際は今までと同じサービス内容ではマイナス改定となっています。新設加算や上位区分加算取得ができなければ減収となってしまうため留意が必要です。
今回その傾向が顕著なのが通所介護ですが、通所介護については別記事で詳しく解説しているので、そちらを参考にしてください。